膵臓がんの疑いがある方・診断された方へ
迅速な診断・治療を心がけています
膵臓がんの診断と治療は
私たちにお任せください。
地域がん診療連携拠点病院
市立東大阪医療センター
膵臓がんの疑いがある方・診断された方へ
迅速な診断・治療を心がけています
膵臓がんの診断と治療は
私たちにお任せください。
地域がん診療連携拠点病院
市立東大阪医療センター
膵臓がんはがんの中でも悪性度が高く、何らかの症状が出たときにはかなり進行していることも多いのが特徴です。根治が難しい病気の1つですが、早期段階で治療を行えば治る可能性はゼロではありません。症状や体の変化が起こった場合は、早めに病院で検査を受けていただくことを推奨します。

糖尿病の人は、糖尿病ではない人よりも約2倍の頻度ですい臓がんになります。急に糖尿病になった、あるいは、元々糖尿病を持っていた人が急に悪化したときは膵臓がんの可能性があります。
膵がんが大きくなり胆管がつまってくると、胆汁の流出が妨げられて黄疸が出現します。その際、うんちの色が白っぽく変化することもあります。また、普段よりも濃い色のおしっこに変わることをきっかけに黄疸に気付く人もいます。

膵臓がんが進行すると、お腹や背中の痛みを感じることがあります。その痛みが次第に強くなってくる場合は要注意です。また、膵臓の周囲にはたくさんの神経があるため、がんが神経を侵したときは突発的な強い痛みに変わります。

家族内にすい臓がんの方が1人いた場合は、相対危険度(家族内にすい臓がんの方がいない人と比べて膵臓がんになりやすい確率)は4.5倍になります。また、家族内にすい臓がんの方が2人いれば相対危険度は6.4倍、3人以上いれば32倍になります。

がん細胞の増殖による栄養不良により、短期間で体重減少を来すことがあります。また、膵がんが進行すると悪液質の状態となり、消化管の機能低下(消化吸収障害・運動障害)や筋力低下を来したり、体がむくんだり、がん性腹水の出現によって腹部膨満が出現することがあります。

膵臓がんを少しでも早く見つけるためには、一人ひとりが“自分の体を自分で守る”という意識を持つことが大事です。
気になる症状や体に異常があればまずは検査し、早期発見を目指してください。
消化器内科部長 石井 修二
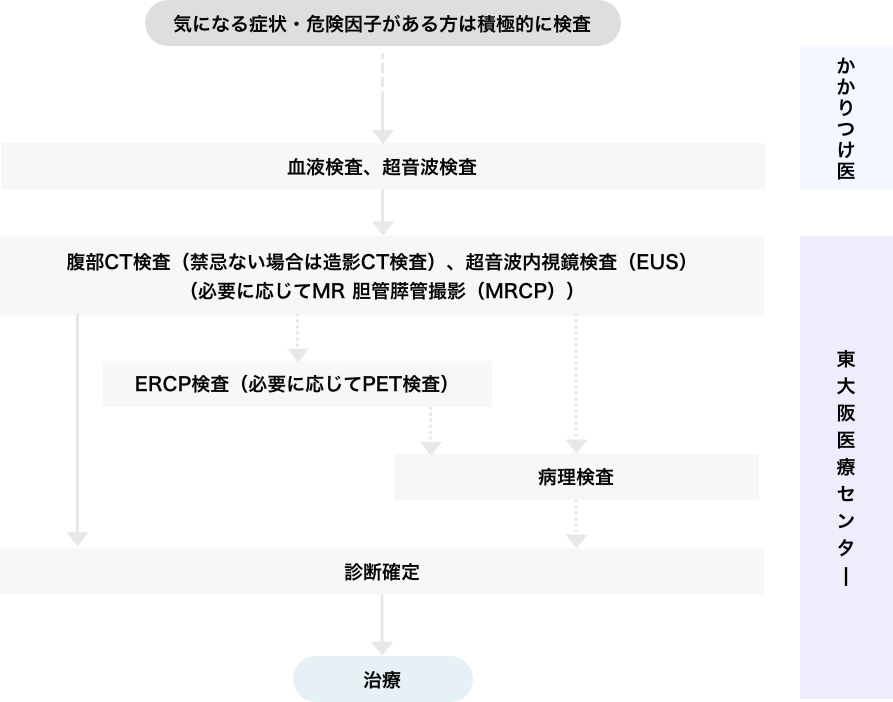
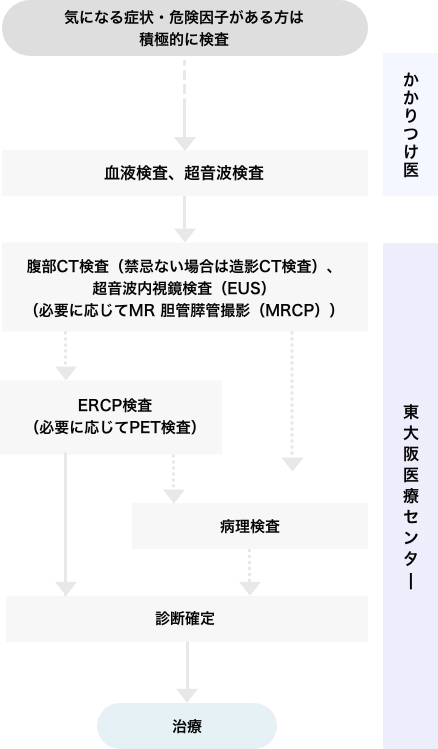
気になる症状がある患者さんは、まずはかかりつけ医でスクリーニング検査を行なってください。もし、スクリーニング検査にて膵臓がんが疑われる場合は、当院にて精密検査を行います。精密検査では患者さんの状態に合わせた検査を行い、早期発見につなげるような検査体制を整備しています。
当院では、黄疸や胆汁うっ滞などの症状がみられてドレナージ(排液)が必要なケースや、腫瘍径が小さく早期段階と想定されるケースに対しては、内視鏡的逆行性胆道膵管造影(ERCP)を行います。一方で、黄疸や胆汁うっ滞がなく腫瘍径がおよそ10mm以上あり、かつ穿刺(せんし)ラインが安全に確保できるものには、超音波内視鏡下穿刺吸引法(EUS-FNA)での細胞診を行います。
この検査を行う際は細胞検査士が同席し、細胞を採取したその場で診断を確定する迅速細胞診(ROSE)という方法を用いているため、即日検査結果をお伝えすることが可能です。
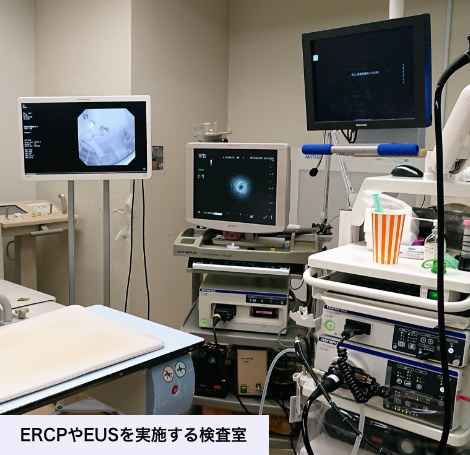
膵臓がんの診断には、CTやMRIでの画像検査のほかに、診断確定に必要な病理学的検査を行うために内視鏡検査(ERCP、EUSなど)が必須です。それらの機材が整い、膵腫瘍に精通した医師が常勤している医療機関での精査をお勧めします。 また、診断後に迅速に治療を開始できるよう、内科・外科ともに治療実績がある医療機関を選ぶと良いでしょう。当院では症例ごとに内科・外科・臨床腫瘍科の医師で精査ならびに治療方針を随時相談し合い、患者さんには無駄な時間を与えずにベストな医療を提供できるように心がけています。
かかりつけ医や外来検査(血液検査・CTなど)ですい臓がんが疑われた際は、なるべく早く入院精査できるように配慮しています。入院ののちERCPやEUS-FNAで精査した後は、およそ3~7日で細胞診・組織診の診断確定が得られます。
2018年
ERCP:39件
EUS-FNA:12件
2019年
ERCP:35件
EUS-FNA:20件
2020年
ERCP:41件
EUS-FNA:19件
2021年
ERCP:41件
EUS-FNA:24件
※東大阪医療センターの膵臓がんの2018年〜2021年の検査実績
※ERCP: 内視鏡的逆行性胆管膵管造影、EUS-FNA: 超音波内視鏡下穿刺吸引細胞診
膵臓がんはがんの中でも悪性度が高く、何らかの症状が出たときにはかなり進行していることも多いのが特徴です。
日本では1年間に約42,700人*が新たに膵臓がんと診断されており、近年増加傾向にある病気の1つです。その原因として、食生活の欧米化に伴う高脂肪食の摂取や膵脂肪化が挙げられます。
*国立がん研究センター病院『2020年のがん罹患数予測および死亡数予測の結果』に基づく
飲酒や大量喫煙の習慣、慢性膵炎、糖尿病、肥満なども一般的な膵臓がんのリスクファクターです。このほか、膵管に粘液の袋(嚢胞:のうほう)ができる膵管内乳頭粘液性腫瘍(すいかんないにゅうとうねんえきせいしゅよう)という病気もリスクファクターになります。また、日本の膵臓がん患者さんの3~7%は膵臓がんの家族歴があるとされており、第一度近親者 に1人いれば4.5倍、2人いれば6.4倍、3人以上いれば32倍にリスクが上昇します。
手術は根治するためには必須の治療です。しかし、手術単独での根治度はまだまだ十分なものではなく、その他の治療(抗がん剤、放射線治療、免疫療法)を手術と併用して施行する集学的治療により、膵臓がんのよりよい治療開発がなされています。
また、疼痛(とうつう)や精神的苦痛が強い患者さんは、緩和ケア的アプローチも重要です。当院には緩和ケア専従医師が常勤しており、状況に応じて緩和ケア病棟への入院も可能です。診断・治療・療養まで、1か所の病院でフォローできる医療機関は限られており、これは患者さんに当院を選んで頂けるポイントの1つです。
手術が最も「根治的な(治る可能性のある)」治療法となります。
手術は、CT画像を確認して「がんが取り切れる」と判断できた方が適応となります。原則的にステージ2までは手術が行われることが多く、ステージ3は実施できるケースとできないケースに分かれます。
また、膵臓の手術は合併症の発生頻度が高く、消化器外科の手術の中でも難易度の高い手術です。
手術を受けられるのかの目安として、階段を3階まで歩いて上がれるくらいの体力があれば、手術は受けられると考えられます。
手術が適応となる症例に対して術前・術後に一定期間抗がん剤を投与する“補助化学療法”と、手術困難例*に対する化学療法があります。いずれの場合も、がんが大きくなるのを防ぐ、つまり病勢を制御することを目標に化学療法を行います。
使用する薬は患者さんの希望を尊重しつつ、年齢や全身状態、副作用のリスクなどを評価したうえで、治療計画や用法・用量を決定することにしています。
*局所進行切除不能膵臓がんおよび遠隔転移を伴う切除不能膵臓がん
手術後、膵臓の一部に限局してがんが再発した症例については放射線治療で進行の勢いを抑える効果が期待できるため、積極的に放射線治療を行います。 骨転移による疼痛(とうつう)の緩和や、病的骨折などの予防・改善を目的とした放射線治療は有効性が確認されており、そういった患者さんに対しては希望があれば放射線治療を行っています。
本院は、厚生労働省より中河内二次医療圏(東大阪市・八尾市・柏原市)の「地域がん診療連携拠点病院」に指定されています。指定されるためには、がんに関する診療体制などについて、国が定める多くの要件を満たす必要があります。

当院は、がんによる死亡率の20%減少とすべてのがん患者家族の苦痛の軽減、療養生活の質の向上を目標に、患者様が最大の利益を得ることができ、患者様の自律性を尊重し、患者様を公平に診療するとともに、医療資源が社会的に公正に使用される医療を行うよう努めています。
当院は現在、診療科数35科、病床数520床からなる地域医療の中核病院です。
患者さんがご高齢で糖尿病、高血圧、高脂血症などの生活習慣病だけでなく、他の病気を併せ持っていることも少なくありません。他科や他グループの応援も得て、根治性の向上と予後改善を目指し、あきらめない治療を目指しています。

閉塞性黄疸:内視鏡的ドレナージ、診断、膵癌:内視鏡診断、治療、胆管癌:内視鏡診断、治療、胆管炎:内視鏡的ドレナージ、総胆管結石:内視鏡的採石
日本内科学会 認定医、総合内科専門医、指導医
日本消化器内視鏡学会 専門医、指導医
日本消化器病学会 専門医、指導医
日本肝臓学会 肝臓専門医、暫定指導医
日本膵臓学会 認定指導医
日本がん治療認定医機構 がん治療認定医

膵臓腫瘍(膵癌、IPMNなど):手術療法(膵切除)と化学療法
日本外科学会 専門医
日本消化器外科学会 専門医・指導医
日本消化器外科学会 消化器がん外科治療認定医
日本胆道学会 指導医
日本膵臓学会 指導医
日本肝胆膵外科学会 評議員
近畿外科学会 評議員
当院では、かかりつけ医や外来検査(血液検査・CTなど)ですい臓がんが疑われた際は、なるべく早く入院精査できるように配慮しています。入院ののちERCPやEUS-FNAで精査した後は、およそ3~7日で細胞診・組織診の診断確定が得られます。
膵臓がんのスクリーニング検査は、かかりつけ医での検査(血液検査・腹部エコーなど)のほかに、人間ドックなどでの検診の受診を勧めています。膵がんを疑う症状があるときや、既にスクリーニング検査で膵臓がんが疑われている際は、まずは内科での詳しい検査が必要です。当院消化器内科は完全予約制のため、受診に際し、かかりつけ医などからの診察予約の取得および紹介状の持参をお願いしています。受診希望の際は、地域連携室までご連絡ください。
治療方法に納得がいかない場合には、別の医師の意見を聞くのもよいでしょう。
膵臓がんの診断には、CTやMRIでの画像検査のほかに、診断確定に必要な病理学的検査を行うために内視鏡検査(ERCP、EUSなど)が必須です。それらの機材が整い、膵腫瘍に精通した医師が常勤している医療機関での精査をお勧めします。 また、診断後に迅速に治療を開始できるよう、内科・外科ともに治療実績がある医療機関を選ぶと良いでしょう。当院では症例ごとに内科・外科・臨床腫瘍科の医師で精査ならびに治療方針を随時相談し合い、患者さんには無駄な時間を与えずにベストな医療を提供できるように心がけています。また、疼痛や精神的苦痛が強い患者さんは、緩和ケア的アプローチも重要です。当院には緩和ケア専従医師が常勤しており、状況に応じて緩和ケア病棟への入院も可能です。診断・治療・療養まで、1か所の病院でフォローできる医療機関は限られており、これは患者さんに当院を選んで頂けるポイントの1つだと自負しています。